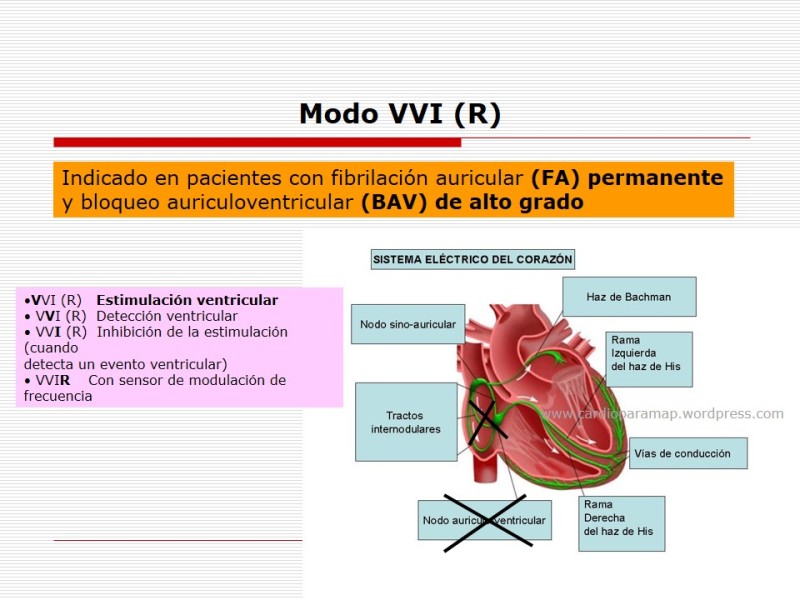
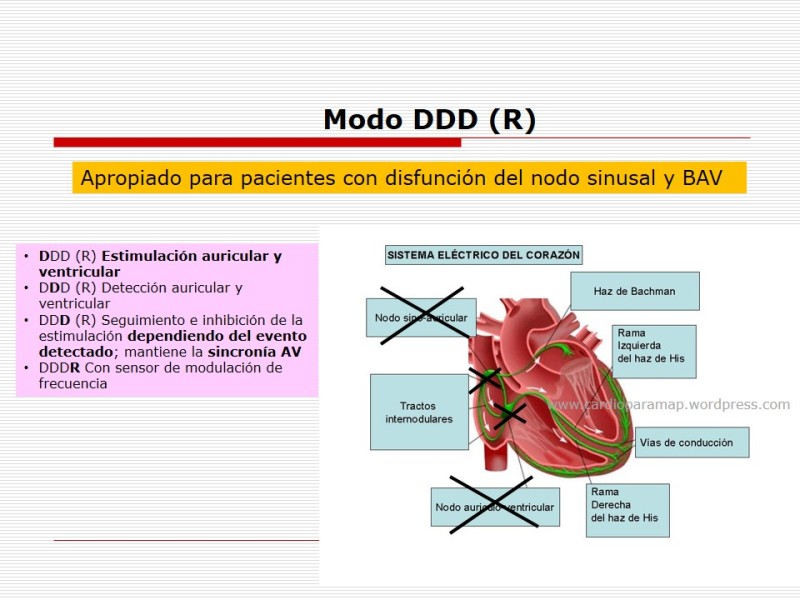
El cáncer de ovario es el séptimo más frecuente en las mujeres, siendo
la incidencia mayor en los países desarrollados, aumentado esta con la
edad; la mayor proporción de los casos se diagnostican en mujeres de 50 a
59 años de edad. Es la principal causa de muerte por cáncer
ginecológico en los Estados Unidos, diagnosticándose aproximadamente
22.000 casos cada año, y provocando aproximadamente 15.000 muertes al
año. En España la incidencia anual de cáncer de ovarios es de
9,9/100.000 habitantes y la mortalidad anual es de 4,3/100.000
habitantes.
El interés por el cribado, como método de reducción de la mortalidad,
aumento con el descubrimiento de marcadores tumorales asociados con
tumores malignos de ovario (particularmente el antígeno CA 125) y con la
mayor precisión diagnóstica de la ecografía. En la actualidad se
continua investigando en el desarrollando de nuevos marcadores tumorales
y nuevas estrategias de cribado eficientes.
BASES PARA EL DIAGNOSTICO PRECOZ DEL CÁNCER DE OVARIO
La supervivencia global a los cinco años de las mujeres con cáncer de
ovario es menor del 50%, relacionándose esta con la etapa en que este
encuentre el tumor en el momento del diagnóstico; la supervivencia a los
cinco años es superior al 90% para la minoría de mujeres en que la
enfermedad se encuentra en estadio I, reduciéndose al 75-80% en las
mujeres con enfermedad en estadio II y al 25% para aquellas que se
diagnostican en estadios III-IV.
Los esfuerzos en el desarrollo de métodos de cribado y estrategias de
detección van dirigidas por tanto a incrementar la proporción de casos
diagnosticados en estadios iniciales, particularmente en estadio I.
FACTORES DE RIESGO DEL CÁNCER DE OVARIO
La identificación de las mujeres con alto riesgo de cáncer de ovario
podrían ayudar a seleccionar aquellas que más se beneficiarían de las
estrategias de cribado. Los factores de riesgo identificados son:
Predisposición genética
El factor de riesgo conocido más importante para el desarrollo de cáncer
de ovario es una historia familiar, que está presente en el 10-15% de
los casos. Ante la presencia de antecedentes familiares de cáncer de
ovario es importante diferenciar entre el infrecuente "síndrome de
cáncer de ovario familiar" y una "historia familiar de cáncer de
ovario".
Historia familiar de cáncer de ovario: Caracteriza a
familias con miembros aislados que han tenido cáncer de ovario, pero sin
evidencia de un patrón hereditario. Se estima que una historia familiar
de cáncer de ovario incrementa la probabilidad de desarrollar cáncer de
ovario a lo largo de la vida en un 1,6 -5%.
Síndrome de cáncer de ovario familiar: Se debe sospechar
un síndrome de cáncer de ovario familiar si concurren alguno de los
siguientes criterios: cáncer de mama u ovario en persona menor de 35
años, sin historia familiar; cáncer de mama y ovario en la misma
persona; cáncer de mama u ovario en, al menos 2 familiares, siempre y
cuando uno de ellos sea menor de 50 años; tres o más casos de cáncer de
mama u ovario, independientemente de la edad. Representan del 5% al 10%
de los casos de cáncer de ovario. Las mujeres con síndrome de cáncer de
ovario familiar tienen una probabilidad de desarrollar cáncer de ovario
de 25 a 50%. Hay que destacar que, si el tamaño de la familia es pequeño
se puede enmascarar la presencia de un trastorno hereditario. Así, la
identificación de mujeres síndrome de cáncer de ovario hereditario se ha
convertido en un importante reto debido a la disponibilidad de pruebas
genéticas.
Estos síndromes hereditarios incluyen:
- Síndrome de Lynch II: Se asocia con
diagnóstico de cáncer de ovario a una edad temprana y el desarrollo de
varios tipos de cáncer, particularmente cáncer de colorrectal, mama y
endometrio. Las mujeres con síndrome de Lynch tienen un riesgo de
padecer cáncer de ovario del 3% al 14% (frente al 1,8% en la población
general), además, estas pacientes lo desarrollarán a una edad más
temprana que la población general.
- Síndrome de cáncer de mama-ovario
hereditario: Es el cáncer de ovario hereditario más común. La mayoría de
estas familias tienen mutaciones en uno de los genes de susceptibilidad
al cáncer de mama, BRCA1 o BRCA2. El riesgo absoluto de desarrollar
cáncer de ovario durante su vida asociada con la presencia de una
mutación BRCA1 es de 35% a 45%, mientras que es menos para aquellos con
mutaciones del gen BRCA2 (15% a 25%).
Algunos expertos sugieren que el umbral para sospechar un cáncer
familiar debe ser mas bajo y se deben realizar pruebas genéticas en las
mujeres de ascendencia judía asquenazí (que comprende la gran mayoría de
las mujeres judías en los Estados Unidos), si hay un familiar de primer
o segundo grado con cáncer de mama antes de los 50 años de edad o con
cáncer de ovario a cualquier edad.
Es importante señalar, sin embargo, que las mutaciones BRCA pueden no
limitarse a las mujeres con una fuerte historia familiar; más de la
mitad de las mujeres con mutaciones BRCA1 tienen antecedentes familiares
anodinos y la mayoría de las pacientes que tienen una historia familiar
sugestiva de un síndrome de cáncer hereditario (antecedentes familiares
de la madre de cáncer de mama o de ovario) resultaron negativas a las
mutaciones del gen BRCA.
Edad
La incidencia de cáncer de ovario aumenta con la edad. En las mujeres de
50 a 75 años la incidencia anual es de 50/100.000 habitantes,
aproximadamente el doble de la tasa que se encuentra en las mujeres más
jóvenes.
Factores reproductivos y endocrinos
Varios factores reproductivos parecen afectar el riesgo de cáncer de ovario.
- El riesgo de cáncer de ovario parece
disminuir en mujeres con una historia de: Embarazo, uso de
anticonceptivos orales, lactancia materna, ligadura de trompas,
histerectomía y ooforectomía bilateral en pacientes BRCA1 o BRCA2.
- El riesgo de cáncer de ovario, por el
contrario es mayor en pacientes con una historia de: Infertilidad,
endometriosis, terapia hormonal posmenopáusica, tratamientos
farmacológicos de la infertilidad, obesidad.
EVIDENCIAS SOBRE LA EFICACIA DEL CRIBADO DEL CÁNCER DE OVARIO
Riesgos y beneficios del cribado
El beneficio potencial del cribado del cáncer de ovario vine determinada
por su capacidad para identificarlo en una etapa más localizada y
curable, lo que llevaría a una reducción de la mortalidad. En este
sentido, en la actualidad tres grandes ensayos clínicos aleatorizados
han sido o están siendo llevados a cabo en Estados Unidos, Reino Unido y
Japón, para determinar si el cribado del cáncer de ovario incrementa el
diagnóstico precoz y disminuye la mortalidad. El más destacable, en el
momento actual, es el estudio PLCO (ensayo clínico para el estudio del
cáncer de próstata, pulmón, colon y ovario) cuyos resultados evidencian
que en las mujeres que se sometieron a un cribado anual vesus control
clínico habitual no hubo diferencias ni en la incidencia, ni en el
estadio del cáncer de ovario detectado, ni tampoco en la mortalidad
específica por cáncer, ni en la mortalidad general.
Por otro lado, los riesgos potenciales asociados con el cribado del
cáncer de ovario también deben tenerse en cuenta. Habitualmente, un
resultado positivo del cribado se sigue de procedimientos invasivos, ya
sea laparoscopia o laparotomía, que se asocian con morbimortalidad e
importantes costes. En este sentido, el estudio PLCO evidenció que el
15% de las mujeres que se sometieron a cirugía por resultados falsos
positivos experimentó una complicación grave relacionada con la
cirugía.
Pruebas de cribado
Aunque el cáncer de ovario es una causa importante de muerte por cáncer,
su incidencia y prevalencia en la población general son relativamente
bajas, lo que condiciona que a menos que la prueba o secuencia de
pruebas de cribado sea extremadamente especifica, un gran número de
mujeres sanas serán sometidas a procedimientos agresivos innecesarios.
Así, se ha estimado que la/s prueba/s empleadas para el cribado del
cáncer de ovario deberían tener una especificidad del 99,6% y una
sensibilidad de más del 75% para conseguir un valor predictivo positivo
del 10% (lo que supondría diez intervenciones quirúrgicas para cada caso
de enfermedad maligna diagnosticada) en una población de mujeres
posmenopáusicas mayores de 50 años, que están en mayor riesgo (mayor
prevalencia de cáncer de ovario) que las mujeres más jóvenes.
Las pruebas de cribado que han sido más estudiadas incluyen la
determinación del marcador tumoral CA-125 u otros marcadores
serológicos, la ecografía, y las combinaciones de ambas pruebas.
Marcadores tumorales
Los marcadores tumorales han sido objeto de enorme interés como posibles
pruebas de cribado debido a que no son invasiva, se pueden repetir con
facilidad y en comparación con los estudios de imagen son relativamente
baratas.
Antígeno CA 125: La medición en sangre del antígeno CA 125 es el método
bioquímico más estudiado en la detección del cáncer de ovario:
- Los valores séricos de CA 125 se elevan
en aproximadamente el 50% de las mujeres con enfermedad en estadio
temprano y en más del 80 por ciento de las mujeres con cáncer de ovario
avanzado.
- Sin embargo, la especificidad de CA 125
es limitada. Los niveles de CA 125 están elevados en aproximadamente el
1% de las mujeres sanas, aumentan con la edad, fluctúa durante el ciclo
menstrual, y varían aún más en relación con el origen étnico y la
condición de fumador (menor en las mujeres no blancas y fumadoras).
Además, el CA 125 también se incrementa en los siguientes trastornos:
Endometriosis, leiomioma uterino, cirrosis, enfermedad inflamatoria
pélvica, cánceres de endometrio, mama, pulmón y páncreas, derrame
pleural o ascitis de cualquier causa.
Las evidencias disponibles sugieren que las mediciones anuales de CA 125
carecen de especificidad suficiente para su uso en una población de
riesgo medio como las mujeres posmenopáusicas. Los resultados del
estudio PLCO, (Estudio de Detección de Cáncer de Próstata, Pulmón,
Colon, Recto y Ovarios), evidenciaron que el porcentaje de falsos
positivos fue del 5% y que de las 3.285 mujeres con resultados falsos
positivos en el estudio, 1.080 se sometieron a procedimientos
quirúrgicos de seguimiento. Entre estas, 163 mujeres (15%) presentaron
por lo menos una complicación grave, mientras que solo 1,6% de las
mujeres con resultados positivos tenían en realidad cáncer de ovario.
Otros marcadores tumorales: Otros biomarcadores han sido investigados
para la detección temprana de cáncer de ovario y también se están
realizando estudios para evaluar combinaciones de biomarcadores
complementarios al antígeno CA 125 que podrían ofrecer una mayor
sensibilidad y especificidad que el CA 125 solo. Entre estos estudios se
incluyen:
- Proteína epidídimo humana 4 (HE4):
Tiene una sensibilidad similar al antígeno CA 125. Sin embargo, este
biomarcador, al menos en los Estados Unidos, solo se recomienda para el
seguimiento (recurrencia o progresión) de las mujeres con cáncer de
ovario, pero no para el cribado.
- Combinaciones de biomarcadores: Un
estudio que utilizó cuatro marcadores (CA 125, HE4, CEA y VCAM-1)
evidenció un mayor poder de diagnóstico, con un 86% de sensibilidad y
98% de especificidad, para la detección de cáncer de ovario en estadio
temprano. Estos resultados, aunque requieren ser validados, sugieren que
las combinaciones de biomarcadores pueden ser más eficaces en un
protocolo de cribado multimodal.
Pruebas de imagen
Ecografía pélvica: Tanto la ecografía abdominal como la transvaginal han
sido evaluadas como posibles métodos de cribado del cáncer de ovario.
La ecografía transvaginal (ETV) permite una mejor visualización de los
ovarios (independiente de la constitución corporal) y menor tiempo de
exploración. La sensibilidad de la ecografía es en parte dependiente del
ecografista y ha oscilado entre el 80 y 100%. También la especificidad
de la prueba oscila entre 94-99%.Sin embargo los estudios disponibles no
han demostrado la eficacia de este método de cribado.
TAC: Otras pruebas de imagen como la TAC tampoco se han mostrado eficaces
Cribado multimodal
Tres grandes ensayos clínicos han evaluado la combinación en el cribado
de la detección de antígeno CA 125 y la ecografía, ya sea realizado de
forma secuencial (ecografía si el CA 125 esta elevado) o al mismo
tiempo:
- En el estudio PLCO, 68.557 mujeres
posmenopáusicas (de entre 55 a 74 años) fueron asignados al azar para
realizar cribado anual con antígeno CA-125 durante 6 años y ecografía
transvaginal anual durante 4 años versus atención sanitaria habitual. No
se encontraron diferencias en la incidencia del diagnostico de cáncer
de ovario entre el grupo de intervención y el control (Riesgo Relativo
[RR] 1,21; intervalo de confianza del 95% [IC], 0,99-1,48), ni en la
mortalidad cáncer de ovario (RR 1,18; IC del 95%, 0.82- 1,71). Sin
embargo la evaluación diagnóstica tras el hallazgo de resultados falsos
positivos se asoció con mayor numero de complicaciones en el grupo de
intervención .De 3.285 mujeres con resultados falsos positivos, 1.080 se
sometieron a cirugía de seguimiento; de los cuales, 163 mujeres
experimentaron al menos 1 complicación grave (15%).
- El mayor ensayo aleatorizado en curso
se está realizado en el Reino Unido, el estudio UKCTOCS, que asignó al
azar a 202.638 mujeres posmenopáusicas de 50 a 74 años a un al grupo de
ETV anual, otro grupo de cribado multimodal con antígeno CEA 125 y si
este es anormal según un un algoritmo seguido de ETV, y un tercer grupo
control. La sensibilidad, especificidad y valor predictivo positivo del
cribado multimodal fue del 89,4, 99,8 y 43,3%, respectivamente. Se
requirieron pruebas adicionales en un 8,7% de las participantes en el
grupo de cribado multimodal, incluida cirugía en un 0,2% de los casos.
La especificidad fue significativamente mayor con cribado multimodal que
con la ETV. Los datos de mortalidad de este estudio se conocerán en
2015.
- Otro ensayo controlado aleatorio con
83.000 mujeres posmenopáusicas se está realizando en Japón, comparándose
el cribado anual mediante ecografía pélvica y antígeno CA 125 versus
atención sanitaria habitual. No hubo diferencia significativa en los
casos detectados de cáncer de ovario, con una media de seguimiento de
9,2 años, entre las pacientes sometidas a cribado (27 casos) y el grupo
control (32 casos). Se encontró una ligera diferencia no
estadísticamente significativa en el porcentaje de canceres de ovario
detectados en estadio temprano en el grupo de cribado. Se realizaron
treinta y tres cirugías para detectar cada caso de cáncer de ovario. Los
datos de mortalidad no están disponibles aun.
En resumen, los dos estudios en curso y un ensayo aleatorio finalizado
que evalúan el cribado mediante antígeno CA 125 y ecografía muestran
unos resultados preliminares algo divergentes. Aunque los resultados
iniciales del cribado multimodal en el estudio UKCTOCS parecen
prometedores, hay que esperar a conocer los resultados sobre el efecto
del cribado sobre la mortalidad.
CONCLUSIONES
El cáncer de ovario es la principal causa de muerte por cáncer
ginecológico en los países desarrollados, y aunque la supervivencia ha
mejorado mucho si el diagnóstico se realiza en las primeras etapas de
la enfermedad, la mayoría de los cánceres ya han diseminado en el
momento del diagnóstico.
El antígeno CA 125 es el marcador tumoral más estudiado para el cribado
de cáncer de ovario, mostrándose elevado en un 50-90% de las mujeres con
cáncer de ovario en etapa inicial, pero también puede encontrase
elevado en muchas otras enfermedades.
La ecografía transvaginal, cuando se utiliza como único método de
cribado no se ha mostrado eficaz, puede ser más eficaz cuando se utiliza
como parte de un programa de cribado multimodal, en combinacion con
antígeno CA 125. Sin embargo, el valor predictivo positivo para la
detección multimodal en grupos de medio y alto riesgo sigue siendo bajo.
Ni el Preventive Services Task Force, ni el Colegio Americano de
Obstetras y Ginecólogos (ACOG), ni la Sociedad de Oncólogos
Ginecológicos (SGO), recomiendan el cribado del cáncer de ovario,
mediante antígeno CA-125 y ecografía, en mujeres premenopáusicas y
posmenopáusicas sin antecedentes familiares de cáncer de ovario, ya que
se obtiene una tasa inaceptablemente alta de resultados falsos positivos
(con la morbilidad y los costes que esto acarrea).
En las mujeres con antecedentes familiares, pero sin evidencia de un
patrón de alto riesgo, tampoco hay evidencia para apoyar el cribado en
este grupo. Deben ser informadas acerca de su riesgo individual
(teniendo en cuenta la edad, la paridad, y la historia del uso de la
píldora anticonceptiva oral), de la limitada evidencia de la efectividad
del cribado, y sobre los posibles efectos adversos del cribado.
A las mujeres con sospecha de síndrome de cáncer de ovario hereditario
se les debe dar consejo genético y estudio de las mutaciones de los
genes BRCA1 y BRCA2, y en caso de que presenten tal mutación, deberán
ser asesoradas por un clínico especializado en el área. El protocolo de
cribado óptimo y la frecuencia de su realización no se ha determinado. A
falta de ensayos aleatorios, el Colegio Americano de Obstetras y
Ginecólogos (ACOG) y la Red Nacional Integral del Cáncer (NCCN)
recomiendan el cribado de mujeres con mutaciones BRCA, comenzando a la
edad de 30 a 35 años o de 5 a 10 años antes del diagnóstico más temprano
en un miembro de la familia, utilizando una combinación antígeno CA 125
y ecografía transvaginal cada 6 a 12 meses. Si bien esto puede ser una
opción razonable, la mayoría de los expertos también recomiendan como
medidas preventivas el uso de anticonceptivos orales y la
salpingo-ooforectomía bilateral a partir de los 35 a 40 años o después
de tener hijos.
BIBLIOGRAFÍA RECOMENDADA
- Buys SS, Partridge E, Black A, et al. Effect of screening on ovarian
cancer mortality: the Prostate, Lung, Colorectal and Ovarian (PLCO)
Cancer Screening Randomized Controlled Trial. JAMA 2011; 305:2295.
- Buys SS, Partridge E, Greene MH, et al. Ovarian cancer screening in
the Prostate, Lung, Colorectal and Ovarian (PLCO) cancer screening
trial: findings from the initial screen of a randomized trial. Am J
Obstet Gynecol 2005; 193:1630.
- Canadian Task Force on the Periodic Health Examination. Canadian
guide to clinical preventive care. Canada Communication Group, Ottawa
1994. p.869.
- Carlson KJ, Skates SJ, Singer DE. Screening for ovarian cancer. Ann Intern Med 1994; 121:124.
- Clarke-Pearson DL. Clinical practice. Screening for ovarian cancer. N Engl J Med 2009; 361:170.
- Claus EB, Schildkraut JM, Thompson WD, Risch NJ. The genetic
attributable risk of breast and ovarian cancer. Cancer 1996; 77:2318.
- Daly M, Obrams GI. Epidemiology and risk assessment for ovarian cancer. Semin Oncol 1998; 25:255.
- Devarbhavi H, Kaese D, Williams AW, et al. Cancer antigen 125 in
patients with chronic liver disease. Mayo Clin Proc 2002; 77:538.
- Einhorn N, Sjövall K, Knapp RC, et al. Prospective evaluation of
serum CA 125 levels for early detection of ovarian cancer. Obstet
Gynecol 1992; 80:14.
- Estimated new cases and deaths from ovarian cancer in the United
States in 2014. Diponible en:
http://www.cancer.gov/cancertopics/types/ovarian
- Fishman DA, Cohen L, Blank SV, et al. The role of ultrasound
evaluation in the detection of early-stage epithelial ovarian cancer. Am
J Obstet Gynecol 2005; 192:1214.
- Geisler JP, Hatterman-Zogg MA, Rathe JA, Buller RE. Frequency of
BRCA1 dysfunction in ovarian cancer. J Natl Cancer Inst 2002; 94:61.
- Havrilesky LJ, Sanders GD, Kulasingam S, Myers ER. Reducing ovarian
cancer mortality through screening: Is it possible, and can we afford
it? Gynecol Oncol 2008; 111:179. Disponible en:
www.cancer.gov/cancertopics/pdq/screening/ovarian/healthprofessional/allpages
- Hermsen BB, Olivier RI, Verheijen RH, et al. No efficacy of annual
gynaecological screening in BRCA1/2 mutation carriers; an observational
follow-up study. Br J Cancer 2007; 96:1335.
- Hilton JL, Geisler JP, Rathe JA, et al. Inactivation of BRCA1 and BRCA2 in ovarian cancer. J Natl Cancer Inst 2002; 94:1396.
- Jacobs I, Davies AP, Bridges J, et al. Prevalence screening for
ovarian cancer in postmenopausal women by CA 125 measurement and
ultrasonography. BMJ 1993; 306:1030.
- Jacobs I. Genetic, biochemical, and multimodal approaches to screening for ovarian cancer. Gynecol Oncol 1994; 55:S22.
- Jacobs IJ, Skates S, Davies AP, et al. Risk of diagnosis of ovarian
cancer after raised serum CA 125 concentration: a prospective cohort
study. BMJ 1996; 313:1355.
- Jacobs IJ, Skates SJ, MacDonald N, et al. Screening for ovarian
cancer: a pilot randomised controlled trial. Lancet 1999; 353:1207.
- Jayson GC, Kohn EC, Kitchener HC, Ledermann JA. Ovarian cancer. Lancet 2014; 384:1376.
- Jemal A, Bray F, Center MM, et al. Global cancer statistics. CA Cancer J Clin 2011; 61:69.
- Johnson CC, Kessel B, Riley TL, et al. The epidemiology of CA-125 in
women without evidence of ovarian cancer in the Prostate, Lung,
Colorectal and Ovarian Cancer (PLCO) Screening Trial. Gynecol Oncol
2008; 110:383.
- Karlan BY, Raffel LJ, Crvenkovic G, et al. A multidisciplinary
approach to the early detection of ovarian carcinoma: rationale,
protocol design, and early results. Am J Obstet Gynecol 1993; 169:494.
- Kerlikowske K, Brown JS, Grady DG. Should women with familial
ovarian cancer undergo prophylactic oophorectomy? Obstet Gynecol 1992;
80:700.
- Khoury-Collado F, Bombard AT. Hereditary breast and ovarian cancer:
what the primary care physician should know. Obstet Gynecol Surv 2004;
59:537.
- Kinkel K, Hricak H, Lu Y, et al. US characterization of ovarian masses: a meta-analysis. Radiology 2000; 217:803.
- Kobayashi H, Yamada Y, Sado T, et al. A randomized study of
screening for ovarian cancer: a multicenter study in Japan. Int J
Gynecol Cancer 2008; 18:414.
- Kurman RJ, Visvanathan K, Roden R, et al. Early detection and
treatment of ovarian cancer: shifting from early stage to minimal volume
of disease based on a new model of carcinogenesis. Am J Obstet Gynecol
2008; 198:351.
- Lacey JV Jr, Greene MH, Buys SS, et al. Ovarian cancer screening in
women with a family history of breast or ovarian cancer. Obstet Gynecol
2006; 108:1176.
- Lynch HT, Bewtra C, Lynch JF. Familial ovarian carcinoma. Clinical nuances. Am J Med 1986; 81:1073.
- Menon U, Gentry-Maharaj A, Hallett R, et al. Sensitivity and
specificity of multimodal and ultrasound screening for ovarian cancer,
and stage distribution of detected cancers: results of the prevalence
screen of the UK Collaborative Trial of Ovarian Cancer Screening
(UKCTOCS). Lancet Oncol 2009; 10:327.
- Menon U, Skates SJ, Lewis S, et al. Prospective study using the risk
of ovarian cancer algorithm to screen for ovarian cancer. J Clin Oncol
2005; 23:7919.
- Mol BW, Bayram N, Lijmer JG, et al. The performance of CA-125
measurement in the detection of endometriosis: a meta-analysis. Fertil
Steril 1998; 70:1101.
- Moore LE, Pfeiffer RM, Zhang Z, et al. Proteomic biomarkers in
combination with CA 125 for detection of epithelial ovarian cancer using
prediagnostic serum samples from the Prostate, Lung, Colorectal, and
Ovarian (PLCO) Cancer Screening Trial. Cancer 2012; 118:91.
- Moore RG, MacLaughlan S, Bast RC Jr. Current state of biomarker
development for clinical application in epithelial ovarian cancer.
Gynecol Oncol 2010; 116:240.
- Moore RG, McMeekin DS, Brown AK, et al. A novel multiple marker
bioassay utilizing HE4 and CA125 for the prediction of ovarian cancer in
patients with a pelvic mass. Gynecol Oncol 2009; 112:40.
- Moyer VA, U.S. Preventive Services Task Force. Screening for ovarian
cancer: U.S. Preventive Services Task Force reaffirmation
recommendation statement. Ann Intern Med 2012; 157:900.
- National Comprehensive Cancer Network (NCCN). NCCN Clinical practice
guidelines in oncology. Disponible en:
http://www.nccn.org/professionals/physician_gls/f_guidelines.asp
- Nelson AE, Francis JE, Zorbas H, National Breast and Ovarian Cancer
Centre. Population screening and early detection of ovarian cancer in
asymptomatic women. Aust N Z J Obstet Gynaecol 2009; 49:448.
- Partridge E, Kreimer AR, Greenlee RT, et al. Results from four
rounds of ovarian cancer screening in a randomized trial. Obstet Gynecol
2009; 113:775.
- Pavlik EJ, DePriest PD, Gallion HH, et al. Ovarian volume related to age. Gynecol Oncol 2000; 77:410.
- Pickhardt PJ, Hanson ME. Incidental adnexal masses detected at
low-dose unenhanced CT in asymptomatic women age 50 and older:
implications for clinical management and ovarian cancer screening.
Radiology 2010; 257:144.
- Prorok PC, Andriole GL, Bresalier RS, et al. Design of the Prostate,
Lung, Colorectal and Ovarian (PLCO) Cancer Screening Trial. Control
Clin Trials 2000; 21:273S.
- Rosenthal AN, Fraser L, Manchanda R, et al. Results of annual
screening in phase I of the United Kingdom familial ovarian cancer
screening study highlight the need for strict adherence to screening
schedule. J Clin Oncol 2013; 31:49.
- Rosenthal AN, Menon U, Jacobs IJ. Screening for ovarian cancer. Clin Obstet Gynecol 2006; 49:433.
- Rossing MA, Wicklund KG, Cushing-Haugen KL, Weiss NS. Predictive
value of symptoms for early detection of ovarian cancer. J Natl Cancer
Inst 2010; 102:222.
- Rubin SC, Blackwood MA, Bandera C, et al. BRCA1, BRCA2, and
hereditary nonpolyposis colorectal cancer gene mutations in an
unselected ovarian cancer population: relationship to family history and
implications for genetic testing. Am J Obstet Gynecol 1998; 178:670.
- Schorge JO, Modesitt SC, Coleman RL, et al. SGO White Paper on
ovarian cancer: etiology, screening and surveillance. Gynecol Oncol
2010; 119:7.
- Shah CA, Lowe KA, Paley P, et al. Influence of ovarian cancer risk
status on the diagnostic performance of the serum biomarkers mesothelin,
HE4, and CA125. Cancer Epidemiol Biomarkers Prev 2009; 18:1365.
- Shy K, Dubinsky T. Is color Doppler ultrasound useful in diagnosing ovarian cancer? Clin Obstet Gynecol 1999; 42:902.